Knieartrose is een chronische (langdurige) degeneratieve ziekte die de vernietiging van kraakbeen in de gewrichten veroorzaakt. Symptomen zijn onder meer pijn, stijfheid en zwelling. Behandelingsopties voor het verminderen van pijn en handicaps omvatten veranderingen in levensstijl (dieet, lichaamsbeweging), fysieke en ergotherapie, medicatie en chirurgie.
Artrose van de knie
Knieartrose is een veel voorkomende aandoening die chronische, slopende pijn veroorzaakt.Recente klinische gegevens hebben aangetoond dat centrale sensibilisatie vervormende artrose van het kniegewricht stimuleert. Een beter begrip van hoe artrose van de knie het centrale pijnbeheer beïnvloedt, is van cruciaal belang bij het identificeren van nieuwe pijnstillende doelen / nieuwe therapeutische strategieën.
Remmende cannabinoïde receptoren verzwakken de perifere immuuncelfunctie en moduleren centrale neuro-immuunresponsen in neurodegeneratiemodellen. Systemische toediening van een receptoragonist verzwakte OA-geïnduceerd pijngedrag en veranderingen in circulerende pro- en ontstekingsremmende cytokinen kwamen tot uiting in dit model.
Artrose vervormen
Vervormende artrose van het kniegewricht is de ontsteking en slijtage van het kraakbeen op de botten die het kniegewricht vormen (osteo = bot, artro = gewricht, itis = ontsteking). Een diagnose van artrose van de knie is gebaseerd op twee belangrijke bevindingen: radiografische bevindingen van veranderingen in de botgezondheid (met behulp van medische beeldvorming zoals röntgen- en magnetische resonantiebeeldvorming MRI) en de symptomen van een persoon. Ongeveer 14 miljoen mensen hebben symptomatische artrose van de knieën. Hoewel vaker voor bij oudere volwassenen, waren 2 miljoen van de 14 miljoen mensen met symptomatische knieartrose bij de diagnose jonger dan 45 jaar en meer dan de helft jonger dan 65 jaar.
Artrose (knie-OA) is een progressieve ziekte die wordt veroorzaakt door een ontsteking en degeneratie van het kniegewricht die na verloop van tijd erger wordt.
Het beïnvloedt het hele gewricht, inclusief botten, kraakbeen, ligamenten en spieren. De progressie wordt beïnvloed door leeftijd, body mass index (BMI), botstructuur, genetica, spierkracht en activiteitsniveau. Knie-OA kan zich ook ontwikkelen als een secundaire aandoening na een knieblessure. Afhankelijk van het stadium van de ziekte en de aanwezigheid van bijbehorende verwondingen of aandoeningen, kan knieartrose worden behandeld met fysiotherapie. Ernstigere of gevorderde gevallen kunnen een operatie vereisen.
Symptomen
Personen die knieartrose ontwikkelen, kunnen een breed scala aan symptomen en beperkingen ervaren op basis van de progressie van de ziekte. Pijn treedt op wanneer het kraakbeen dat de botten van de knie bedekt, verslijt. Gebieden waar kraakbeen gerafeld of beschadigd is, leggen het onderliggende bot bloot. Blootstelling aan het bot zorgt voor meer spanning en compressie van het kraakbeen, en soms voor botcontact tijdens beweging, wat pijn kan veroorzaken. Omdat de knie een gewichtdragend gewricht is, hebben zowel het activiteitsniveau als het type en de duur van de acties meestal een directe invloed op de symptomen. Symptomen kunnen verergeren bij gewichtsactiviteit, zoals wandelen met een zwaar voorwerp.
Kniesymptomen kunnen zijn:
- Verergering van pijn tijdens of na de operatie, vooral bij lopen, klimmen, traplopen of van zitten naar staan.
- Pijn of stijfheid na langdurig zitten met een gebogen of rechte knie. Pijn is het meest voorkomende symptoom van artrose. Naarmate de ziekte vordert en de ontsteking zich ontwikkelt, kan de pijn permanent worden.
- Gevoel van ploffen, kraken of bekneld raken bij het bewegen van de knie.
- Zwelling na actie.
- Stijfheid van het aangetaste gewricht wordt vaak 's morgens vroeg en na rust vaak opgemerkt.
- Zwelling, die soms warm aanvoelt, kan merkbaar zijn in een gewricht met artritis.
- Vervorming kan optreden bij artrose als gevolg van botgroei en verlies van kraakbeen. De groei van botten in de eindgewrichten van de vingers wordt de knooppunten van Heberden genoemd. De knooppunten van Bouchard zijn botgroei in de middelste gewrichten van de vingers. Degeneratie van het kraakbeen van het kniegewricht kan leiden tot buiging van de knieën naar buiten (boogbeen).
- Een krakend geluid of een schurend gevoel is te zien wanneer het jichtige gewricht wordt bewogen. Het wordt veroorzaakt door botten tegen bot of klonterig kraakbeen te wrijven.
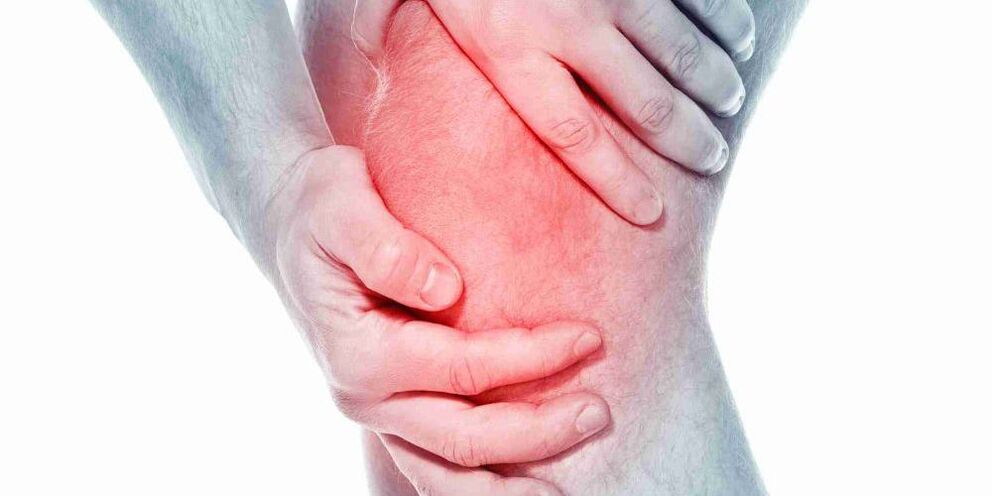
Meestal verschijnen deze symptomen niet plotseling en allemaal tegelijk, maar ontwikkelen ze zich geleidelijk in de tijd.Soms geven mensen niet toe dat ze artrose hebben, omdat ze zich de specifieke tijd of het trauma dat hun symptomen veroorzaakte niet kunnen herinneren. Als uw kniepijn in de loop van enkele maanden is verergerd en niet reageert op rust of veranderingen in activiteit, kunt u het beste advies inwinnen van een zorgverlener.
Diagnostiek
Artrose kan vaak worden gediagnosticeerd vanwege de kenmerkende pijnsymptomen, verminderde beweging en / of misvorming. Artrose kan worden bevestigd door röntgenfoto's of MRI-scans. Veel voorkomende bevindingen zijn onder meer vernauwing van de gewrichtsruimte tussen botten, verlies van kraakbeen en benige sporen, of botgroei. Bloedonderzoek kan worden gebruikt om andere mogelijke aandoeningen uit te sluiten, maar ze kunnen geen diagnose stellen van artrose.
Bij knieartrose worden 2 primaire processen vastgesteld. De eerste is gebaseerd op symptoomrapportage en klinisch onderzoek. De fysiotherapeut stelt vragen over uw medische geschiedenis en activiteit. De therapeut zal een lichamelijk onderzoek doen om de kniebeweging (bewegingsbereik), kracht, mobiliteit en flexibiliteit te meten. Ze kunnen ook worden gevraagd om verschillende bewegingen uit te voeren om te zien of de pijn toeneemt of afneemt.
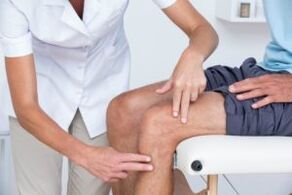
Het tweede hulpmiddel dat wordt gebruikt om het kniegewricht te diagnosticeren, is diagnostische beeldvorming. Een fysiotherapeut kan verwijzen naar een arts die röntgenfoto's van de knie in verschillende posities zal bestellen om te controleren op schade aan het bot en kraakbeen van het kniegewricht.
Als er meer ernstige gewrichtsschade wordt vermoed, kan een MRI-scan worden besteld om de algehele status van het gewricht en het omliggende weefsel nader te bekijken.
Bloedonderzoek kan ook worden besteld om andere aandoeningen uit te sluiten die symptomen kunnen veroorzaken die lijken op artrose bij de knie.
Behandeling
Afhankelijk van de ernst van de artritis en de leeftijd van de patiënt, zal worden gekozen hoe artrose van de kniegewrichten moet worden behandeld. De behandeling kan bestaan uit operatieve of niet-operatieve methoden, of een combinatie van beide.
De eerste behandelingslijn voor artritis bij de knie omvat activiteitsverandering, ontstekingsremmende medicijnen en gewichtsverlies.
Het vermijden van activiteiten die de pijn verergeren, kan de aandoening voor sommige mensen acceptabel maken. Ontstekingsremmende medicijnen zoals Cox-2-remmers helpen bij het verlichten van ontstekingen die kunnen bijdragen aan pijn.
Fysiotherapie om de spieren rond de knie te versterken, kan helpen om een deel van de schokken op te vangen die aan het gewricht worden gegeven. Dit geldt met name voor patello-femorale artritis. Speciale soorten beugels die zijn ontworpen om de belasting over te brengen naar het deel van het kniegewricht dat minder is dan artritis, kunnen ook pijn verlichten. Injecties met medicijnen in het kniegewricht kunnen ook tijdelijk helpen.
Loop ook met een stok in de hand aan de andere kant, aangezien de pijnlijke knie kan helpen om een deel van de belasting te verdelen en de pijn te verminderen. Ten slotte helpt gewichtsverlies de kracht die door het kniegewricht gaat, te verminderen. Een combinatie van deze niet-chirurgische maatregelen kan helpen bij het verlichten van pijn en invaliditeit veroorzaakt door knieartritis.
Als niet-chirurgische methoden niet te verdragen zijn, kan een operatie de beste behandeling zijn voor artritis bij de knie. Het exacte type operatie hangt af van de leeftijd, anatomie en onderliggende aandoening. Enkele voorbeelden van chirurgische opties voor de behandeling van artritis zijn osteotomie, waarbij bot wordt doorgesneden om het gewricht uit te lijnen; en knievervangende operatie.
Huidige behandelingen voor knieartrose omvatten osteotomie, wat een goed alternatief is als de patiënt jong is en de artritis beperkt is tot een deel van het kniegewricht.Hierdoor kan de chirurg de knie opnieuw uitlijnen om het artritisgebied te verlichten en de niet-betrokken delen van het kniegewricht te belasten. De patiënt kan bijvoorbeeld opnieuw worden ontwikkeld om de belasting over het gewricht te herverdelen. Het voordeel van dit type ingreep is dat het eigen kniegewricht van de patiënt behouden blijft en mogelijk jarenlang pijnverlichting kan bieden zonder de nadelen van een knieprothese. Nadelen zijn onder meer een langere revalidatie en de mogelijkheid om artritis te ontwikkelen in de nieuw uitgelijnde knie.
Knievervangende operatie omvat het doorsnijden van het jichtige bot en het inbrengen van een prothetisch gewricht. Alle jichtige oppervlakken werden vervangen, inclusief het dijbeen, het onderbeen en de patella. De artritis oppervlakken worden verwijderd en de uiteinden van het bot worden vervangen door een prothese. De prothesecomponent is meestal gemaakt van metalen en plastic oppervlakken die zijn ontworpen om soepel tegen elkaar te schuiven.
Knievervanging
Algemene knievervangende chirurgie werd voor het eerst uitgevoerd in 1968 en is in de loop der jaren geëvolueerd tot een betrouwbare en effectieve manier om pijn te verlichten wanneer de verbinding wordt verbroken, zodat patiënten hun actieve leven kunnen hervatten. Vooruitgang in chirurgische technieken en implantaten hebben ertoe bijgedragen dat dit tegenwoordig een van de meest succesvolle prothetische procedures is. Naarmate de bevolking ouder en actiever wordt, blijft de behoefte aan totale knievervanging toenemen. Veel van de knievervangende operaties vonden plaats in het Special Surgery Hospital. Verbeteringen in chirurgische techniek en nieuw implantaatontwerp zijn enkele van de bijdragen die chirurgen hebben geleverd.
Mensen vragen zich vaak af wanneer en waarom ze hun knie moeten vervangen. Dit is een individuele vraag die afhangt van het activiteitenniveau en de functionele behoeften van de persoon. Veel mensen met artrose leven met pijn waardoor ze niet aan activiteiten kunnen deelnemen; andere zijn zo zwak dat het moeilijk voor hen is om schoenen en sokken aan te trekken. Totale knievervanging biedt een oplossing voor het probleem van artrose en wordt uitgevoerd om pijn te verlichten en de activiteit te hervatten. Na revalidatie van een geslaagde totale knievervanging kan de patiënt een pijnloze operatie verwachten. Totale knievervanging verbetert de toestand van de patiënt aanzienlijk en verlaagt de behandelingskosten op de lange termijn aanzienlijk. Deze studie toonde aan dat niet alleen totale knievervanging kosteneffectief is in vergelijking met niet-chirurgische behandeling, maar het biedt ook meer functionaliteit en een betere kwaliteit van leven.
Een volledige knievervanging wordt als een grote operatie beschouwd en de beslissing is niet triviaal. Meestal besluiten mensen een operatie te ondergaan als ze het gevoel hebben dat ze niet langer kunnen leven met de pijn van hun artritis.
Het implantaat bestaat uit 4 delen: tibiaal, femoraal, plastic insert en patella. De componenten van het scheenbeen en het dijbeen zijn gemaakt van metaal, meestal kobaltchroom, en worden gebruikt om de uiteinden van het dijbeen en het onderbeen te sluiten nadat artritisbot is verwijderd. Het plastic inzetstuk is gemaakt van polyethyleen met ultrahoog moleculair gewicht en past in de tibiale component zodat het gepolijste dijoppervlak over het plastic glijdt. De patella-component schuift ook tegen de voorkant van de dij-component. Ze worden meestal met cement aan het bot vastgemaakt.
Een volledige knievervanging wordt uitgevoerd in een operatiekamer met een speciaal laminair luchtstroomsysteem dat de kans op infectie verkleint. Uw chirurg zal een "ruimtepak" dragen dat ook is ontworpen om de kans op infectie te verkleinen. Het hele chirurgische team zal bestaan uit uw chirurg, twee tot drie assistenten en een oppas.
Anesthesie wordt toegediend via een epidurale katheter, een buisje dat in uw rug wordt ingebracht. Dit is hetzelfde type anesthesie dat wordt gegeven aan vrouwen tijdens de bevalling. Tijdens de operatie kan de patiënt wakker of slaperig zijn.
Nadat het epidurale blok is ingebracht, wordt een tourniquet of manchet om uw dijbeen geplaatst. De horizontale balk wordt tijdens de operatie opgeblazen om bloedverlies te verminderen. Langs de voorste knie is een uitsparing gemaakt voor volledige knieprothese. De incisie meet 4 tot 10 inch, afhankelijk van de anatomie.
De jichtige oppervlakken van het dijbeen, het onderbeen en de patella worden blootgelegd en verwijderd met elektrisch gereedschap. Dit corrigeert misvormingen van de knie en maakt de knie rechter na de operatie. Het bot is klaar om het kunstkniegewricht op te nemen en vervolgens wordt de prothese ingebracht. Tijdens het sluiten zijn er twee afvoeren geïnstalleerd rond het werkgebied om te helpen bij het afvoeren van bloed. Bretels worden gebruikt om de huid te sluiten.
De hele operatie duurt 1 tot 2 uur. Daarna wordt de patiënt naar de verkoeverkamer gebracht, waar de tests worden gecontroleerd. De meeste patiënten kunnen binnen een paar uur naar een gewone kamer worden vervoerd; anderen zullen moeten overnachten in de herstellingskamer zoals bepaald door de chirurg en anesthesist.
Patiënten blijven gewoonlijk 3-4 dagen in het ziekenhuis na een volledige knie-vervangende operatie.
Risico's tijdens operaties
Enkele van de risico's van een chirurgische ingreep zijn onder meer bloedverlies, stolselvorming in het been en de mogelijkheid van infectie. De algemene prevalentie van deze risico's is erg laag. Deze dienen voorafgaand aan de operatie met de chirurg te worden besproken.
Enkele van de risico's van het hebben van een knieprothese zijn onder meer de mogelijkheid dat onderdelen na verloop van tijd losraken of slijten, of dat de prothese geïnfecteerd raakt. Nogmaals, deze kwesties zullen met de chirurg worden besproken.
Postoperatieve cursus
Direct na een volledige knievervangende operatie wordt de patiënt opgenomen op de verkoeverkamer. De meeste patiënten kunnen na een paar uur worden opgenomen in een gewone kamer wanneer het gevoel terugkeert naar de benen. Er wordt een pijnpomp gegeven, aangesloten op een epidurale katheter, waarmee kan worden gecontroleerd wanneer pijnmedicatie wordt gegeven. De meeste mensen voelen zich comfortabel genoeg met een pijnpomp.
Op de dag van de operatie kunt u enkele oefeningen doen zoals voorgeschreven door uw fysiotherapeut, inclusief het samentrekken van uw quads en het op en neer bewegen van uw benen. Afhankelijk van de voorkeur van de chirurg, kunt u direct na de operatie of op de eerste dag na de operatie beginnen met het buigen van uw nieuwe knie. De patiënt mag na de operatie ijs nemen om zijn mond nat te maken, maar het drinken of eten van vloeistoffen kan misselijkheid veroorzaken. De patiënt krijgt een katheter in de blaas, dus u hoeft zich geen zorgen te maken over urineren. Als de beweging van de benen eenmaal is hersteld, is het toegestaan om met behulp van een rollator en een therapeut te gaan zitten, opstaan en een paar stappen te zetten.
De eerste dag na de operatie zal actief zijn, ontworpen om u te helpen mobieler te worden.
De patiënt ontmoet fysiotherapeuten die aanvullende oefeningen zullen geven. Ze zullen je ook helpen om weer op de been te komen en een paar stappen te zetten met de rollator. Meestal mag de patiënt heldere vloeistoffen drinken.
Het zal de komende dagen gemakkelijker en gemakkelijker zijn om te verhuizen. De patiënt wordt verlost van pijn en urinekatheters. De pijnbehandeling wordt in pilvorm gegeven. Op de tweede dag na de operatie, als de darmen tekenen van herstel vertonen, mogen ze gewoon voedsel eten.
Afhankelijk van uw leeftijd, preoperatieve fysieke conditie en verzekeringsdekking, kan de patiënt in aanmerking komen voor een tijdelijke plaatsing in een revalidatiecentrum. Anders wordt de patiënt naar huis ontslagen en komt de fysiotherapeut bij hem thuis om de revalidatie voort te zetten. De coördinator zal deze opties met de patiënt bespreken en hen helpen bij het plannen van hun terugkeer naar huis.
De terugkeer naar de activiteit wordt begeleid door de chirurg en therapeuten. Patiënten kunnen de beweging doorgaans na 6 weken hervatten. Na 8 weken kunnen patiënten weer golfen en zwemmen; na 12 weken kunnen ze tennissen. De chirurg zal u helpen beslissen welke activiteiten kunnen worden hervat.
Welke fysiotherapeut is nodig
Alle fysiotherapeuten zijn getraind door middel van opleiding en klinische ervaring om een verscheidenheid aan aandoeningen of verwondingen te behandelen:
- Een fysiotherapeut die ervaring heeft met het behandelen van mensen met knieartrose en na een knievervangende operatie. Sommige fysiotherapeuten hebben een praktijk met een orthopedische focus.
- Een fysiotherapeut die een board-gecertificeerde orthopedisch-klinisch specialist is. Deze fysiotherapeut zal beschikken over geavanceerde kennis, ervaring en vaardigheden die op de aandoening kunnen worden toegepast.
- Het is mogelijk om fysiotherapeuten met deze en andere referenties te vinden met behulp van MRI, een online tool om fysiotherapeuten met specifieke klinische kennis te vinden.
Algemene tips voor het vinden van een fysiotherapeut (of een andere zorgverlener):
- Verwijzingen krijgen van familie en vrienden of andere zorgverleners;
- Als u voor een afspraak naar een kliniek voor fysiotherapie gaat, moet u vragen naar de ervaring van fysiotherapeuten bij het helpen van mensen met artritis.
Wees voorbereid tijdens het eerste bezoek aan een fysiotherapeut om de symptomen zo gedetailleerd mogelijk te beschrijven en verslag uit te brengen over activiteiten die de symptomen verergeren.






























